L’hospitalisation à domicile (HAD) s’est considérablement développée ces dernières années. Elle permet de raccourcir une hospitalisation conventionnelle, voire de l’éviter complètement. Elle concerne des personnes qui ont besoin de continuité des soins et d’une équipe de coordination pluridisciplinaire (infirmières, kinésithérapeutes, assistante sociale, psychologue, diététicienne…) et médicalisée. L’objectif : assurer, sur le lieu de vie du patient, des soins hospitaliers non réalisables en ville sans ce dispositif, car trop complexes ou trop techniques.
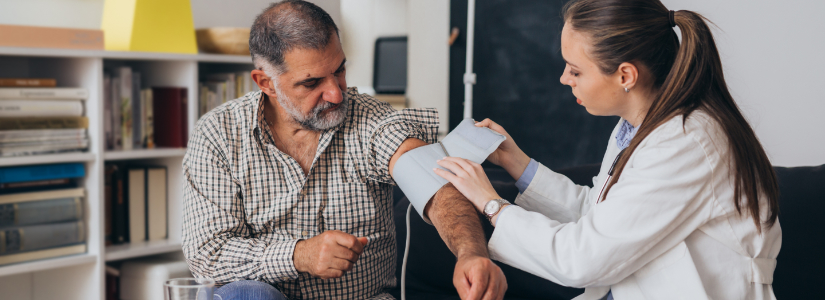
Mal connue du grand public, l’HAD permet de prodiguer des soins à un malade à son domicile, évitant ainsi son entrée précoce à l’hôpital ou favorisant au contraire sa sortie plus rapide. Il s’agit d’adapter le domicile aux besoins de soins, tout en prenant en compte l’environnement et l’entourage, et en assurant la meilleure coordination avec les professionnels (médecins traitants, infirmiers, officines pharmaceutiques, services sociaux…).
Peuvent bénéficier de ce dispositif toutes les personnes dont la situation clinique le justifie et dont les conditions du domicile le permettent. On entend par là le domicile « personnel » mais aussi les établissements d’hébergement collectif (ce qui suppose une bonne coopération avec l’équipe de la structure d’accueil). Des enfants peuvent être concernés par une HAD, au même titre que des adolescents, des adultes ou des personnes âgées. Le séjour est en principe à durée déterminée, mais cette durée est révisable selon l’évolution de l’état de santé du patient. Pendant la crise sanitaire, des patients COVID19 sous oxygénothérapie ont été pris en charge, de façon exceptionnelle compte tenu des circonstances, chez eux en toute sécurité, ce qui d’une part évite la contamination et les clusters, et d’autre part libère des places dans les hôpitaux.
Seul un médecin peut orienter une personne vers ce dispositif. L’accord du médecin traitant est nécessaire, car c’est lui qui prend la responsabilité médicale des soins, parfois de façon conjointe avec des confrères spécialistes. Avant toute admission en HAD, une évaluation de la situation du patient est réalisée par l’équipe de coordination, qui peut se rendre parfois au domicile du patient pour confirmer la faisabilité de la prise en charge et fixer à la fois les conditions matérielles, mais aussi les compétences requises par le projet de soins de la personne. Le matériel nécessaire est ensuite livré au domicile, soit par l’établissement d’HAD soit par un prestataire extérieur. Dans certains cas, un réaménagement provisoire des lieux peut être envisagé, comme par exemple en cas d’installation d’un lit médicalisé.
Il s’agit d’établissements de santé, mais leur statut peut être varié (publics ou privés, rattachés à hôpital ou autonomes…). Ils assument certaines obligations, telles que la sécurité, la continuité des soins, le respect du droit des patients… La compétence médicale et soignante d’un établissement d’HAD est en principe généraliste, même si, dans les faits, nombreuses sont les interventions relatives aux soins palliatifs en traitement du cancer et en rééducation neurologique.
Les protocoles de soins sont validés par le médecin coordonnateur de l’HAD et planifiés par l’équipe de coordination soignante. Dans la mesure du possible, l’organisation des soins intègre les souhaits et contraintes personnelles des patients et de leur entourage. Si le personnel de l’équipe de coordination est toujours salarié de l’établissement d’HAD, les professionnels qui viennent effectuer les soins au domicile (infirmières, kinésithérapeutes…) peuvent exercer dans un cabinet libéral. En cas d’urgence, l’établissement met à disposition du patient et de son entourage un protocole d’alerte. Une permanence téléphonique permet de prendre contact avec l’établissement d’HAD 7 jours/7 et 24heures/24. Quand la personne soignée n’a plus besoin de soins, le relais est organisé par l’HAD pour une prise en charge sous une autre forme (services de soins infirmiers à domicile, professionnels libéraux…). Il peut arriver aussi que l’état de santé du patient s’aggrave et qu’un séjour en établissement soit à nouveau nécessaire.
Les tarifs pratiqués sont fixés chaque année par le ministère de la Santé, et tiennent compte de la nature des soins prodigués, de la complexité de la situation clinique, de l’état de dépendance de la personne accueillie, de la durée de sa prise charge… Ils peuvent varier de 86 € à plus de 500 € par jour. Une HAD est prise en charge par les organismes d’assurance maladie et les mutuelles dans les mêmes conditions qu’une hospitalisation classique. A une exception près : le forfait hospitalier n’est pas dû par la personne puisqu’elle est soignée chez elle.
Comme le rappelait le ministre de la Santé Olivier Véran à l’occasion du Ségur De La Santé en juillet dernier : « L’hospitalisation à domicile est amenée à prendre plus de place dans les soins techniques et on voit qu’au niveau réglementaire on essaye de tout simplifier pour l’accompagner et la promouvoir« . De son côté la Direction Générale de l’Offre de Soins (DGOS) annonçait en juin dernier la future feuille de route 2021-26 pour améliorer la visibilité de l’HAD dans les territoires et pour saluer la qualité des travaux de tous les acteurs impliqués dans sa mise en œuvre. Face à la saturation des hôpitaux, la DGOS incite en effet à faire appel aux structures d’hospitalisation à domicile (HAD) pour désengorger les services. Rappelant qu’en période de tension, «les HAD peuvent participer à fluidifier les files actives» de patients, un document diffusé par les agences régionales de santé incite hôpitaux et médecins de ville à «solliciter l’établissement d’HAD intervenant dans le secteur de résidence du patient».
Le centre Léon Bérard de Lyon est particulièrement en pointe en matière d’hospitalisation à domicile. Plongée dans les coulisses de cet établissement…
Le Dr Perol est oncologue dans cet hôpital. Pour lui, l’HAD « assure une fluidité entre les oncologues et les médecins qui s’en occupent ». Il rappelle qu’environ 200 patients sont suivis en HAD, ce qui représente une charge de travail importante. « La coordination mobilise beaucoup de personnes. Les transmissions des protocoles de traitements se font encore beaucoup par écrit, même si elles sont de plus en plus informatisées, notamment pour correspondre avec les pharmaciens », relève-t-il. Et d’ajouter : « nos équipes travaillent avec des cabinets d’infirmiers libéraux. Cette coopération permet de déployer des actions de façon rapide, par exemple quand un patient arrive avec des métastases cérébrales. L’HAD permet aussi des chimio à domicile. Les cures sont souvent initiées en Hôpital de jour (HDJ) avant d’être poursuivies à domicile. L’article 51 permet par exemple de déployer des immunothérapies chez les patients. Cela suppose une approche un peu particulière avec une éducation du médecin et du patient (dans le cadre d’ateliers d’ETP). Enfin, ce dispositif favorise la prise en charge de la fin de vie à domicile », explique-t-il. Au niveau de sa pratique, l’HAD a changé la donne au sens où il voit ses patients moins longtemps. Il n’en demeure pas moins que ce système permet une vraie souplesse : « l’HAD s’articule sur l’unité d’urgence. Les patients peuvent revenir au centre quand il y a un problème, ce qui est rassurant pour eux. C’est pertinent aussi pour les médecins qui ont ainsi un meilleur suivi ». A ses yeux, la réussite d’une HAD repose sur la présence d’un aidant : « les gens sont généralement contents de quitter l’hôpital pour être suivis à domicile, mais si l’entourage est insuffisamment présent, la situation peut être tendue ».
La confiance, un élément clé du dispositif
Le Dr Bruno Russias est responsable du Département de Coordination des Soins Externes et des Interfaces, également au Centre Léon Bérard. Il confirme qu’il est important que les patients se sentent en confiance : différentes études révèlent qu’une majorité de personnes préfère être prise en charge à domicile ». Ce sont d’ailleurs ces analyses, qui, dans les années 90, ont conduit à l’essor de la HAD. « Dans notre centre, elle a été mise en place au début des années 2000. Nous travaillons avec un grand nombre de partenaires dans la région », ajoute ce médecin. La particularité de ce centre est d’avoir une HAD intégrée en lien étroit avec une unité de gestion d’entrées imprévues. Cette dernière est assimilée à un service d’urgence mais fonctionne comme un hôpital de jour ouvert du lundi au vendredi de 9h à 19h pour la prise en charge de problématiques aiguës en lien avec le cancer ou ses traitements. Ceci permet au patient d’être repris en charge rapidement sur le centre et de pouvoir réorganiser son retour au domicile en toute sécurité. Les chimiothérapies peuvent être faites en HAD mais avec une contrainte budgétaire : un séjour HAD est souvent moins valorisé qu’un séjour en HDJ. Mais au final, elle rapporte quand même davantage car elle est moins coûteuse pour les établissements, qui n’ont pas à gérer tous les frais de structure. Face à la sursaturation des HDJ, l’hospitalisation à domicile apparaît comme une véritable solution, à condition de sensibiliser certains oncologues encore réticents. « Elle peut se mettre en place à n’importe quel moment, dès le début de la maladie ou plus tardivement, mais il faut que le patient réponde à un certain nombre de critères pour en bénéficier », précise-t-il avant de lister les autres spécificités de l’HAD du centre Léon Bérard. Elle n’est pas délocalisée mais intégrée à l’unité de gestion d’entrées imprévues. Par ailleurs, le fait de fonctionner avec l’ensemble du monde libéral et d’être une HAD régionale permet une réactivité importante pour la prise en charge des patients, en couvrant une très large zone et en permettant un accès à des soins de haute technologie et d’expertise !
L’HAD est encore mal connue et peut susciter des réticences. Dans un pays très centré sur les établissements de soins, une HAD peut générer des inquiétudes, pourtant la qualité et la sécurité des soins sont identiques que ce soit dans les murs ou hors les murs.
Mélanie Courtier, co-fondatrice et directrice de l’association Jeune et Rose, en témoigne. « Certaines patientes ont peur de ne plus voir de médecins, mais finalement elles prennent conscience du gain en termes de qualité de vie d’autant que les personnels soignants restent présents. Il faut faire beaucoup de pédagogie car les craintes sont souvent infondées dans la mesure où la formation des soignants est exactement la même que dans les services hospitaliers », explique-t-elle. A titre personnel, elle est encore en traitement et serait heureuse de pouvoir bénéficier d’une infirmière qui viendrait chez elle toutes les trois semaines pour procéder aux injections, mais d’une part, elle vit en zone rurale où l’HAD est peu développée, d’autre part, ses perfusions en intraveineuse rendent la chose compliquée.
« Nous sommes très favorables à l’HAD, d’autant qu’on accompagne majoritairement des femmes jeunes, donc actives. Elles ont souvent des cancers HER2 positif, avec des traitements d’immunothérapie longue durée, qui peuvent très bien fonctionner en HAD. Cela limite la fatigue, en évitant des allées venues à l’hôpital » ajoute-t-elle. Le développement du télétravail se prête bien à ce type de dispositif, lequel facilite le quotidien des mères. En effet, trouver des solutions de garde d’enfants pendant les traitements s’avère très difficile. « Nous menons des actions pour dessiner les contours de l’HAD de demain. Nous avons un board de réflexion avec Roche sur ces sujets. On en discute aussi dans les différentes instances où nous sommes invitées (ARS…) en faisant remonter les besoins que les patientes nous expriment », précise Mélanie Courtier. Parmi ces besoins : le souhait de bénéficier en HAD du même encadrement des mêmes soins de supports qu’à l’hôpital, à savoir une socio-esthéticienne, une psychologue…
L’HAD est aussi très indiquée pour des patients en fin de vie. Récemment, Hervé publiait une lettre dans Ouest France, intitulée « merci à tous les soignants ». Son épouse est décédée d’un cancer du pancréas qui ne lui a laissé que trois mois à vivre. « Au début, elle a cru à un acharnement thérapeutique, mais a vite réalisé qu’il s’agissait de docteurs, d’infirmiers et infirmières, d’aides-soignants qui étaient là pour apaiser ses douleurs, son stress, l’écouter, la tranquilliser », explique-t-il. Il n’aura de cesse de les remercier pour leur gentillesse jusqu’au bout.
En 2018, on dénombrait 296 établissements d’hospitalisation à domicile
18 100 patients peuvent être pris en charge simultanément en HAD, soit 5,5 % des capacités de prise en charge en hospitalisation complète de court et moyen séjour du territoire.
213 800 séjours pour 5,6 millions de journées ont été réalisés en HAD
L’HAD reste inégalement répartie sur le territoire, les départements de Paris et des Hauts-de-Seine concentrent 15 % des capacités de prise en charge et 18 % des journées.
Les établissements d’HAD appartiennent, en majorité, aux secteurs public et privé à but non lucratif.
M-FR-00005363 – Etabli en octobre 2021
Pour nous aider à être au plus près de vos attentes, votre avis est important!

Tout sur les modalités et les évolutions dans la prise en charge globale, structurée et continue des patients.